【不眠症】
不眠症とは、睡眠に何らかの不調があり、日常生活に何らかの支障を来している状態です。睡眠に何らかの不調を抱える人は人口の20%とも30%とも言われており、睡眠の不調に悩んでいる現代人は非常に多いと言われています。不眠症のタイプは、入眠障害、中途覚醒、早朝覚醒などに分かれますが、熟眠障害、睡眠のリズムの障害である睡眠位相障害、他の睡眠の不調の症状を引き起こす疾患が原因の二次性不眠症など多岐にわたります。逆に、多少の寝付きの悪さや早朝覚醒などがあっても、それで日常生活に何か支障を来たしていなければ特に対応を急がなくても構いません。
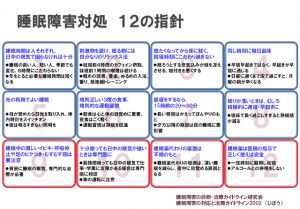
【睡眠障害対処の12指針】
不眠症でいきなり睡眠薬の処方という訳ではありません。不適切な睡眠習慣や睡眠環境、睡眠に対する認識の問題があればそれを改善するのが第一です。睡眠障害の対処と治療ガイドライン「睡眠障害対処の12指針」として整理されてまとまっていますので、ご紹介します。そんなこと知ってるよ、という当たり前の内容ばかり書いてありますが、実際に自分の生活習慣を振り返ってみると、12項目全てにおいて一つも問題ないという方のほうが逆に少ないのではないでしょうか。自分の睡眠習慣で改善出来るポイントはないか見直してみましょう。
1、睡眠時間は人それぞれ、日中の眠気で困らなければ十分
2、刺激物を避け、眠る前には自分なりのリラックス法
3、眠たくなってから床に就く、就寝時刻にこだわりすぎない
4、同じ時刻に毎日起床
5、光の利用でよい睡眠
6、規則正しい3度の食事、規則的な運動習慣
7、昼寝をするなら、15時前の20~30分
8、眠りが浅いときはむしろ積極的に遅寝・早起きに
9、睡眠中の激しいイビキ、呼吸停止や足のびくつき、むずむず感は要注意
10、十分眠っていても日中の眠気が強い時は専門医に
11、睡眠薬の代わりの寝酒は不眠のもと
12、睡眠薬は医師の指示で正しく使えば安全
上記に補足するとすれば、睡眠障害というと夕方から夜間の時間帯の生活習慣に意識がいきがちですが、それと同じかそれ以上に朝の生活習慣、特に朝食、運動、朝日が大切です。朝はしっかりと朝食を食べ、起床後、朝食前後、通勤通学中など適度に身体を動かすことで、身体のリズムを睡眠から覚醒に切り替えることが大事です。さらに朝に朝日を浴びるという行為は非常に重要で、太陽の光が目に入り、網膜を刺激し、後頭葉の視覚野を活性化させることで、覚醒と睡眠の概日リズムリセットされ、朝日の光刺激から十数時間後に松果体という概日リズムの中枢からメラトニンという睡眠ホルモンが分泌され、夜間の時間帯に自然な眠気が起こると言われています。また規則正しい睡眠リズムと言うと、「早寝、早起き」と言われることが多いですが、人間の概日リズムは24時間よりも少し遅いと言われており、いきなり早寝が出来ないために多くの人は不眠症で困っている訳で、その場合「早起き→早寝」で覚醒と睡眠のリズムをリセットする方法が有効です。早寝→早起きではなく、先にまず早起きをしてしまって、その日は多少眠いのですが昼寝をせずに頑張れば夜には自然と眠くなるので、それで早寝をし、次の日以降早起きの生活リズムに戻していきましょう。睡眠前のカフェインの摂取、煙草、スマホディスプレイの明るい光、などは明らかに睡眠障害の原因になりますので控えましょう。他に何か病気があってその病気の症状の一つとして不眠の症状が現れている場合、二次性不眠症と言い、そのような可能性があれば適宜検査などを進めて行きます。下記は特に病気のない普通の不眠症、原発性不眠症として説明します。
【不眠症の治療】
上記の12項目を中心とした不適切な睡眠習慣の改善を基本とし、必要に応じて睡眠薬を使います。睡眠薬は医師の指導のもと、安全性、依存性、薬剤耐性に注意しながら使います。睡眠薬全般の注意事項として、アルコールと併用しないこと、内服後に車の運転はしないこと、一度にたくさん飲まないこと、他の人に薬をあげたり転売したりは絶対しないこと、を必ず守ってください。
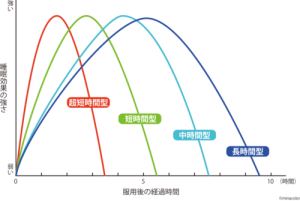
・マイスリー(ゾルピデム)、アモバン(ゾビクロン)、ルネスタ(エスゾビクロン)、超短時間型の非ベンゾジアゼピン系睡眠薬です。ベンゾジアゼピン系睡眠薬で超短時間型のハルシオン(トリアゾラム)、いわゆる睡眠導入薬で、睡眠薬の中では比較的安全なほうのお薬になります。
・短時間型のレンドルミン(ブロチゾラム)、リスミー(リルマザホン)、中間型のサイレース(フルニトラゼパム)、ユーロジン(エスタゾラム)、ベンゾジアゼピン系睡眠薬です。効き目が長いので、中途覚醒、早朝覚醒タイプの不眠症に合っています。人によっては次の日に眠気が残ってしまうことがあるので注意です。さらに長い持続時間の長時間型もあります。
・リーゼ(クロチアゼパム)、デパス(エチゾラム)、ソラナックス(アルプラゾラム)、ベンゾジアゼピン系抗不安薬と言われるタイプの薬です。不安、緊張、考え事、悩み事など、不眠の原因としてストレス性の関与が強そうな場合に使います。デパス一日量で1.5mg、デパス0.5mg錠ですと3錠あたりから明らかに依存性や薬剤耐性のリスクが無視出来ない場合が多いので、必要以上に多く使わないように注意します。デパス上限量の3mg近く飲んでいると依存性のため薬をやめるのがなかなか困難です。
・ベルソムラ(スボレキサント)、新しい薬でオレキシン受容体拮抗薬と言われ、睡眠を促すのではなく覚醒を抑制する作用で安全性が高いと言われています。
・ロゼレム(ラメルテオン)、新しい薬でメラトニン受容体作動薬と言われ、メラトニンという睡眠ホルモンの作用で自然な眠りを促すと言われています。催眠効果は穏やかな印象がありますが、安全性は高いと言われています。メラトニンは睡眠リズムの調整にも関わるホルモンで、睡眠リズムのズレを整える効果を期待して使うことがあります。海外ではサプリメントとしてメラトニンも時差ボケの治療として使われていたりします。
・気力の弱った状態、神経の高ぶった状態などに対し適宜症状に合った漢方を使います。副作用や依存性などが怖くて普通の睡眠薬は心配という人も漢方であれば依存性は心配ありません。マイスリーのような即効性や確実性は弱いかも知れませんが、急ぎではなければ体質に合った漢方を一緒にゆっくりと見付けていく方針もあります。酸棗仁湯、加味帰脾湯、抑肝散、抑肝散加陳皮半夏、桂枝加竜骨牡蠣湯、柴胡加竜骨牡蛎湯、香蘇散、半夏厚朴湯、補中益気湯などがあります。
全ての薬には副作用がありますが、主治医はデメリット、メリットを総合的に考えて一人ひとりに最適な薬を処方しています。心配なことがあれば何なりと主治医またはかかりつけ薬局の薬剤師さんまでご相談ください。